Newsletter
Wissenswertes zu Allergien und Nahrungs-mittelunverträglichkeiten

Eine rinnende Nase ist nur eines der vielen Symptome einer Allergie, Bild: Pixabay, CCO
Allergische Erkrankungen nehmen weltweit zu, und auch Kinder und Jugendliche sind häufig davon betroffen. Dieser Beitrag liefert eine kurze Zusammenfassung der wichtigsten Daten und Fakten zu Allergien und erläutert auch den Unterschied zu Nahrungsmittelunverträglichkeiten.
Weltweite Zunahme von Allergien
Die Zahl von Allergie-Erkrankungen nimmt immer mehr zu, und weltweit sind heute rund 400 Millionen Menschen davon betroffen.
In Österreich und Deutschland leidet aktuell etwa ein Drittel der erwachsenen Bevölkerung an einer Allergie [1]. Die Tendenz, an einer Allergie zu erkranken, hat bei uns im Laufe der letzten Jahrzehnte deutlich zugenommen. Laut dem ersten Österreichischen Allergiebericht war in Österreich im Jahr 2006 jede fünfte Person von einer Allergie betroffen [2]. Auswertungen einer österreichischen Langzeitstudie zeigten, dass im Jahr 2012 bereits etwa jede dritte Person von einer Allergie betroffen war [3]. Im Zuge derselben Studie wurde vier Jahre später erhoben, dass es bis zum Jahr 2016 bei den österreichischen Allergiker:innen noch einmal einen Zuwachs um 13 % gab [4]. Aktuell wird von bis zu zwei Millionen Allergiker:innen in Österreich ausgegangen [5].
In anderen Ländern ist die Situation noch dramatischer, es gibt teilweise Allergieraten von bis zu 40 %. Für das Jahr 2050 wird prognostiziert, dass sogar 50 % der Bevölkerung von Allergien betroffen sein werden [6].
Mögliche Ursachen für den Anstieg von Allergien
Der Anstieg von Allergien ist nicht nur auf die verbesserte Diagnostik der letzten Jahrzehnte zurückzuführen, die dazu beigetragen hat, Allergien besser und schneller zu erkennen. Eine Zunahme von Allergien wurde auch nach der Einführung moderner diagnostischer Methoden wie Hauttests und Blutuntersuchungen registriert. Über die Ursache des Anstiegs von Allergien gab und gibt es viele Spekulationen. Man geht heute davon aus, dass mehrere Komponenten und Faktoren für eine Allergie-Erkrankung verantwortlich sind.
So gibt es einerseits eine erbliche Veranlagung für Allergien. Das heißt, für Personen, deren Eltern an einer Allergie leiden, ist das Allergierisiko auch größer. Ist ein Elternteil allergisch, entwickelt das Kind mit einer Wahrscheinlichkeit von rund 30 % ebenfalls Allergien. Sind Vater und Mutter allergisch, steigt diese auf über 60 % [7].
Neben den Erbanlagen spielen aber auch Umweltfaktoren eine wichtige Rolle bei der Entstehung allergischer Erkrankungen. Es wird angenommen, dass die zunehmende Umweltverschmutzung ihren Beitrag zum Anstieg der Allergiker:innen leistet. Durch Studien konnte belegt werden, dass Luftschadstoffe wie Feinstaub und Ozon das Risiko für allergische Atemwegserkrankungen erhöhen können [3, 8]. Auch die mit dem Klimawandel einhergehende Veränderung der Pflanzenwelt – wie beispielsweise die Ausbreitung der Beifuß-Ambrosie in Europa [4] – sowie die Globalisierung des Lebensmittelmarktes tragen ihren Teil zur Ausbreitung von Allergien bei.
Veränderte Lebensgewohnheiten und übermäßige Hygienemaßnahmen werden ebenfalls als Ursachen für die Zunahme an Allergien angeführt. Die so genannte Hygienehypothese besagt, dass unser Immunsystem früher durch die Notwendigkeit, unterschiedlichste Pathogene abzuwehren, viel mehr gefordert war als heute. Aufgrund der verbesserten und teilweise übertriebenen Hygienebedingungen ist unser Immunsystem heutzutage unterfordert. Durch den Mangel an frühzeitiger Exposition gegenüber Mikroben und potenziell allergieauslösenden Stoffen wird es nicht trainiert und reagiert so häufiger auf harmlose Stoffe.
Ein weiterer wichtiger Punkt ist die heutige Ernährungsweise. Nahrungsmittel entsprechen oft nicht mehr der natürlichen Nahrung in ihrer ursprünglichen Form. Sie werden anders verarbeitet und aufbereitet als früher und werden teilweise vollkommen künstlich hergestellt. Fast Food liegt im Trend, und auch E-Nummern von Zusatzstoffen in diversen Nahrungsmitteln kennt mittlerweile jede:r. Man vermutet, dass auch diese Ernährungstrends zu Allergien führen können, dies ist allerdings noch nicht bewiesen.
Was ist eine Allergie?
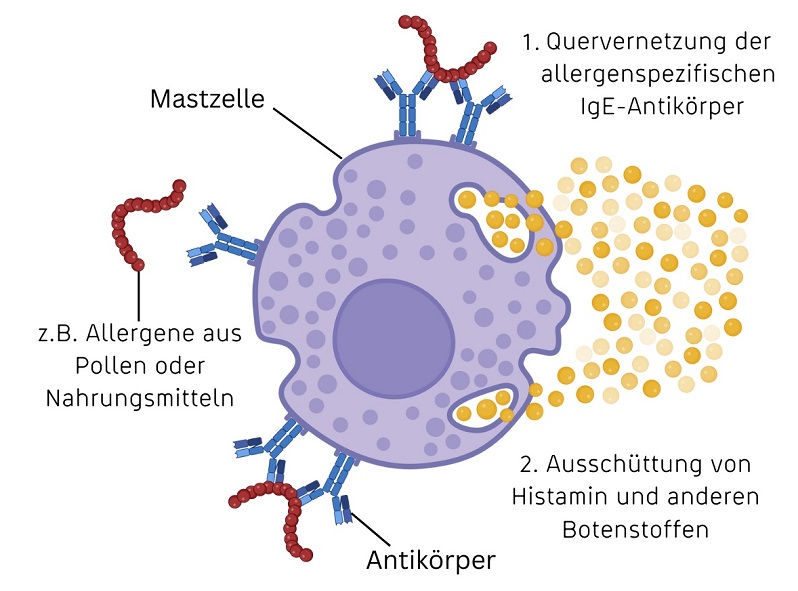
Bei Allergien handelt es sich um Überreaktionen bestimmter Immunzellen – so genannter Mastzellen – im menschlichen Körper. Mastzellen sind weiße Blutkörperchen (Leukozyten), die in den Geweben sitzen und bei gesunden Personen für die Wundheilung und Abwehr von Krankheitserregern wichtig sind.
Bei Allergiker:innen rufen Substanzen aus der Umwelt, die an und für sich unschädlich sind (z.B. Pollen oder Narhungsmittel), über die Aktivierung von Mastzellen eine Immunreaktion hervor. Beim Erstkontakt mit einem Allergen kommt es noch zu keiner allergischen Reaktion, sondern erst einmal zur „Sensibilisierung“ der bzw. des Betroffenen: Durch die Interaktion verschiedener Zellen des Immunsystems werden bestimmte Antikörper (IgE-Antikörper) gebildet, die an die Oberfläche von Mastzellen binden. Die Mastzellen werden dadurch in Alarmbereitschaft versetzt, es findet aber noch keine allergische Reaktion statt.
Erst wenn es zu einem Folgekontakt mit demselben Allergen kommt – werden beispielweise wieder Erdnüsse gegessen - werden die an die Mastzellen gebundenen IgE-Antikörper quervernetzt, was zu einer Aktivierung der Mastzellen führt. Diese schütten daraufhin Histamin und andere Botenstoffe aus, welche die allergischen Beschwerden hervorrufen.
Allergene und Allergenquellen
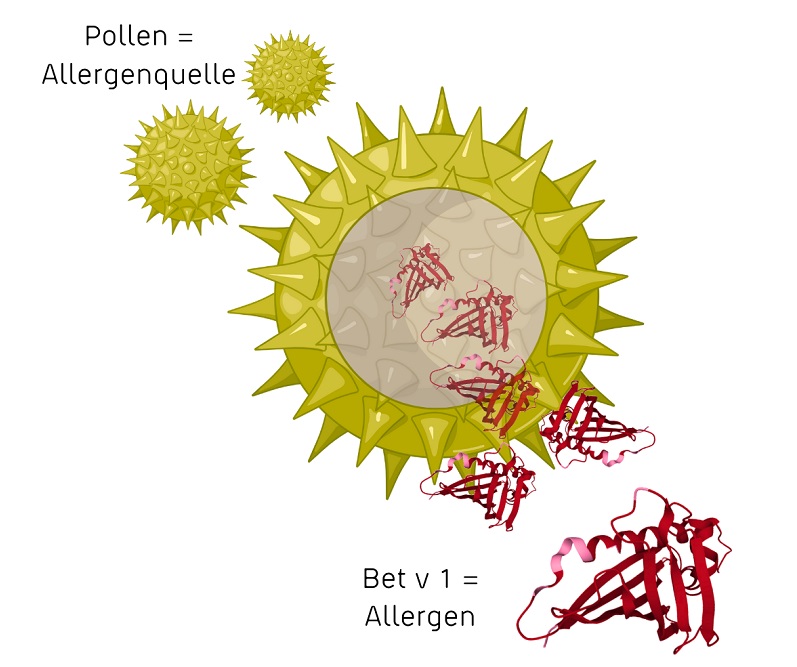
Als Allergenquelle (Allergenträger) wird ein Stoff bezeichnet, der ein Allergen enthält oder freisetzt, gegen das man allergisch ist, wie beispielsweise Birkenpollen. Eine Allergenquelle kann mehrere verschiedene Allergene enthalten.
Ein Allergen hingegen ist das Molkül an sich, meist ein Protein, das vom Immunsystem als fremd erkannt wird, wie zum Beipiels das Protein Bet v 1 in den Birkenpollen.
Es gibt viele unterschiedliche Allergene und auch verschiedene Arten, diese zu kategorisieren (für Details siehe Seite 5 im Foliensatz). Eine Einteilung kann beispielsweise anhand ihres Aufnahmeweges in den Körper erfolgen:
- Inhalationsallergene
- Nahrungsmittelallergene
- Kontaktallergene
- Injektionsallergene
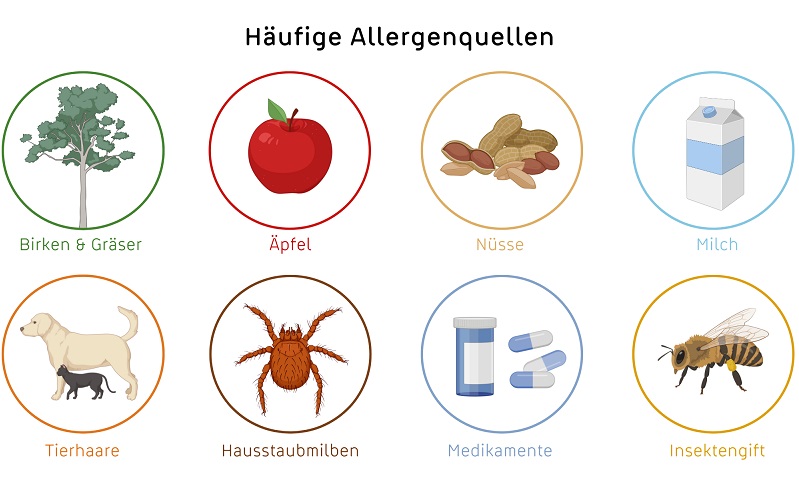
Häufige Allergenquellen sind Pollen von Birken und Gräsern, Nahrungsmittel wie Äpfel, Nüsse oder Milch, aber auch Haare und Schuppen von Katzen und Hunden sowie Hausstaubmilben. Auch Insektengift kann Allergien auslösen. Auf Medikamente, die je nach Anwendung – Auftragen auf die Haut, Injektion oder orale Einnahme – auf unterschieldichem Weg in den Körper gelangen und daher in der obigen Liste fehlen, kann man ebenfalls allergisch reagieren.
Bereits geringste Mengen eines Allergens können Allergien verursachen. Bei Flüssigkeiten, wie zum Beispiel Milch, kann schon ein einziger Tropfen ausreichen, um bei Allergiker:innen Beschwerden auszulösen. Bei festen Nahrungsmitteln, wie zum Beispiel Erdnüssen, können schon ein paar winzige Krümel dafür ausreichen. Eine Erdnuss-Allergie kann in manchen Fällen so stark ausgeprägt sein, dass bereits das Öffnen einer Packung von Erdnuss-Snacks im selben Raum bei einer allergischen Person Symptome auslösen kann.
Symptome einer Allergie
Die Symptome einer Allergie sind vielfältig (für Details siehe Infoblatt 6) und können bei einem Allergen von Person zu Person variieren. Folgende allergische Symptome können unter anderem auftreten: Respiratorische Symptome wie laufende Nase, Beschwerden des Magen-Darm-Trakts, Hautirritationen, Atemwegsbeschwerden, Probleme mit den Augen oder Beeinträchtigungen des zentralen Nervensystems. Eine laufende Nase, Niesreiz, Husten oder tränende Augen können ebenso Symptome einer Allergie sein wie juckende Haut, Bauchschmerzen oder Atemnot. Das Wohlbefinden und die Leistungsfähigkeit von Allergiker:innen können durch diese Allergie-bedingten Beschwerden massiv beeinträchtigt werden.
Der schlimmste Fall einer allergischen Reaktion ist ein anaphylaktischer Schock – so wird eine schwere, allergische Reaktion genannt. Diese tritt meist als Reaktion auf ein bestimmtes Nahrungsmittel oder auf Insektengift auf. Ein anaphylaktischer Schock zeichnet sich durch eine extreme Erweiterung der Blutgefäße und einen daraus resultierenden drastischen Blutdruckabfall und eine schlechte Durchblutung der Organe aus. Zu seinen Symptomen zählen unter anderem Atemnot, Schwellungen, Hautausschlag, Schwindel und Bewusstlosigkeit. Dieser extreme Fall einer allergischen Reaktion kommt nur selten vor, ist jedoch lebensbedrohlich und erfordert die sofortige medizinische Behandlung. Die Betroffenen benötigen unverzüglich erste Hilfe, und der Notarzt bzw. die Notärztin müssen verständigt werden.
Kreuzallergien
Bei vielen Menschen mit einer Pollenallergie bleibt es nicht bei dieser einen Allergie. Viele Betroffene reagieren irgendwann zusätzlich zu Baum- oder Gräserpollen auch auf bestimmte Obst- oder Gemüsesorten oder Gewürze allergisch. Man spricht von einer pollenassoziierten Nahrungsmittelallergie. Darunter leiden vor allem Personen, die auf frühblühende Bäume (Hasel, Erle, Birke) allergisch reagieren [9, 10].
Die pollenassoziierte Nahrungsmittelallergie beruht auf einer so genannten Kreuzallergie oder Kreuzreaktion, einem speziellen Fall einer allergischen Reaktion: Die Allergene von zwei Stoffen ähneln sich stark, sodass der Körper sie nicht voneinander unterscheiden kann. Bei bestehender Allergie gegen Pollen kann sich dann auch eine Allergie gegen Nahrungsmittel ausprägen. In vielen Fällen liegt einer Kreuzallergie eine botanische Verwandtschaft oder (bio-)chemisch ähnliche Struktur zugrunde, nicht immer sind die Gemeinsamkeiten jedoch bekannt. Bei den Betroffenen kommt es besonders während der Pollensaison und auch noch einige Monate später zu Beschwerden beim Verzehr der kreuzreaktiven Nahrungsmittel. Je stärker die Pollensaison ausfällt, umso stärker können auch die durch die entsprechende Kreuzallergie verursachten Symptome sein [11].
Das bekannteste Beispiel für eine Kreuzallergie ist das Birkenpollen-Nuss-Kernobst-Syndrom: Personen mit Birkenpollenallergie vertragen oft auch keine rohen Äpfel, Haselnüsse, Kirschen, Karotten, Sellerie, Sojabohnen oder Erdnüsse. Sie reagieren allergisch auf den Verzehr dieser Lebensmittel, weil ihr Immunsystem darin enthaltene Strukturen erkennt, die dem Birkenpollen-Allergen ähnlich sind. Kreuzreaktionen treten relativ häufig auf: Schätzungsweise 60 % aller Nahrungsmittelallergien sind das Resultat einer Kreuzreaktion.
Allergien bei Kindern und Jugendlichen
In Österreich steigt die Zahl der jungen Allergiker:inen und man geht davon aus, dass mittlerweile etwa jedes dritte bis vierte Kind von einer allergischen Erkrankung betroffen ist. Dabei kommen bestimmte Allergien typischerweise bei bestimmten Altersgruppen vor [12, 13]:
Bei Babys und Kleinkindern (0 bis 3 Jahre) kommt es am ehesten zu Neurodermitis und Nahrungsmittelallergien. Diese werden meist durch Kuhmilch, Hühnereier, Weizen, Soja, Erd- und Baumnüsse sowie Fisch ausgelöst.
Im Kindes- und Jugendalter (ca. 3-12 Jahre) dominiert die Inhalationsallergie (Heuschnupfen und Asthma). Zu den häufigsten Auslösern zählen hier Fell tragende Tiere wie beispielsweise Katzen, Hamster oder Meerschweinchen, aber auch Hausstaubmilben und Pollen.
Im Jugendalter (ca. 12-18 Jahre) treten häufig Kreuzallergien als Folge einer bestehenden Pollen- oder Nahrungsmittelallergie auf. Ein Beispiel ist hier eine allergische Reaktion auf Kern- und Steinobst bei Birkenpollenallergie.
Eine Allergie auf das Gift von Bienen und Wespen tritt altersunabhängig auf.
Im Laufe der Kindheit und Jugend verändern sich Allergien häufig, und sie können sich bis zum Erwachsenalter auch gänzlich zurückbilden. Man spricht in solchen Fällen auch vom „Auswachsen“ einer Allergie.
Verhalten bei Verdacht auf Allergie bzw. bestätigter Allergie
Verdacht auf Allergie
Vor allem bei Kindern ist es wichtig, eine Allergie möglichst früh zu erkennen und zu behandeln, da sich Allergien mit der Zeit verschlimmern können. Durch den frühzeitigen Einsatz passender Medikamente bzw. Therapien kann deren Krankheitsverlauf oft günstig beeinflusst werden. Durch eine passende Behandlung wird auch die Lebensqualität der Betroffenen verbessert und eine gesunde und normale Entwicklung des Kindes unterstützt. Da unbehandelte Allergien zu chronischen Gesundheitsproblemen wie beispielsweise Asthma oder Ekzemen führen kann, gilt: Je früher eine Allergie erkannt und behandelt wird, desto eher können auch langfristige Probleme vermieden werden.
Beim wiederholten Auftreten von Symptomen sollte der Verdacht auf eine Allergie daher rasch ärztlich abgeklärt werden. Beim Arzt oder der Ärztin bzw. an einem der zahlreichen Allergizentren in Österreich erfolgt zunächst eine Erhebung der Krankengeschichte (Anamnese). Anhand spezieller Tests können Arzt oder Ärztin anschließend eine Allergie bestätigen oder ausschließen.
Bestätigte Allergie
Wurde eine Allergie bestätigt, sollte die allergieauslösende Substanz so gut wie möglich vermieden werden. Ist dies nicht möglich, wie beispielsweise bei einer Allergie auf Insektengift, sollten immer ein Adrenalin-Autoinjektor (z.B. Epipen) sowie der Allergiepass mitgeführt werden.
Bei der Vermeidung von Nahrungsmittelallergenen hilft die 2014 eingeführte Allergenkennzeichnungspflicht. Diese schreibt vor, dass bei offenen Lebensmitteln all die wichtigen Allergenquellen angegeben werden müssen. Bei verpackten Waren müssen Allergenquellen in der Zutatenliste hervorgehoben werden, entweder durch fette Schrift oder in einer anderen gut erkennbaren Weise.
Über das Vorliegen einer Allergie sollte unbedingt auch das Umfeld informiert werden. Es ist wichtig, dass Familie, Freunde, Arbeitsplatz bzw. bei Kindern und Jugendlichen Kindergarten und Schule auch darüber Bescheid wissen, um beispielsweise beim gemeinsamen Essen darauf Rücksicht nehmen zu können. Dies ist aber auch wichtig, um im Fall einer allergischen Reaktion schnell helfen zu können. Bei einer schweren Allergien, die beispielsweise gegen Erdnüsse vorliegen kann, sollte das gesamte Personal einer Bildungseinrichtung informiert werden, um entsprechende Vorsorgemaßnahmen treffen zu können.
Als Lehrer:in: Über Allergien informieren und allergischen Reaktionen vorbeugen
Gibt es an der Bildungseinrichtung Allergiker:innen, ist es vor allem im Kindergarten und in der Volksschule wichtig, mit den anderen Kindern die Verhaltensweise im Umgang mit diesen zu besprechen. Betroffene Kinder bzw. deren Eltern sollten unbedingt die Betreuer:innen und Lehrkräfte über die Allergie informieren. Bei Nahrungsmittelallergien gilt [15]:
- Vor dem Essen Hände waschen
- Kein Essen einfach so teilen
- Die Etiketten von Lebensmitteln durchlesen oder einen Erwachsenen fragen. Kein Etikett? Nicht essen!
- Denjenigen, die das Essen zubereiten, immer über die Lebensmittelallergie Bescheid geben
Zur Hilfeleistung beim Auftreten einer allergischen Reaktion gibt es zahlreiche Ratgeber, beispielsweise vom Öffentlichen Gesundheitsportal Österreichs [14].
Allergien und Nahrungsmittelunverträglichkeiten – was ist der Unterschied?
Obwohl die Symptome – wie beispielsweise Jucken im Mund, Hautrötungen oder Atembeschwerden – ähnlich oder sogar dieselben sein können, muss man ganz klar zwischen Allergien und Nahrungsmittelunverträglichkeiten unterscheiden:
Bei einer allergischen Reaktion ist immer das Immunsystem beteiligt. Es sind Antikörper der Klasse IgE involviert, und Botenstoffe – wie zum Beispiel Histamin – werden ausgeschüttet. Aber erst nach dem Zweit- bzw. Folgekontakt kommt es zu einer allergischen Reaktion.
Bei einer Nahrungsmittelunverträglichkeit laufen keine immunologischen Prozesse im Körper ab. Stattdessen ist zu wenig von einem bestimmten Enzym vorhanden. Bekannte Beispiele dafür sind Laktose- und Fruktoseintoleranz. Aufgrund des Fehlens des Enzyms – im Fall der Laktoseintoleranz ist das die Laktase – können Nahrungsmittel nicht gut verarbeitet und in kleinere Teile gespalten werden. Im Gegensatz zur Allergie kann eine Nahrungsmittelunverträglichkeit bereits beim ersten Kontakt mit dem Nahrungsmittel erfolgen.
Ein Spezialfall ist die Zöliakie: Sie ist keine Allergie, wird aber ebenfalls durch eine Fehlreaktion des Immunsystems verursacht. Zöliakie äußert sich durch eine chronische Entzündung der Magenschleimhaut und beruht auf einer Unverträglichkeit gegenüber Gluten, dem Klebereiweiß im Getreide, das eine Überreaktion des Immunsystems auch gegen eigene Dünndarmzellen bewirkt. Daher wird die Zöliakie auch zu den Autoimmunerkrankungen gezählt.
Dieser Text wurde von Dr. Alexandra Schebesta (Open Science) gemeinsam mit der Allergieforscherin Univ. Prof. Doz. Dr. Ines Swoboda (FH Campus Wien) erstellt und zuletzt am 22.01.2025 überarbeitet.
as, 20.03.2025
Quellenangaben
[1] Österreichische Lungenunion: Pollen im Klimawandel – Veränderung des Allergenbildes in Österreich. 26. Juni 2024. Abgerufen am 26.1.2025.
[2] Dorner T., Lawrence K., Rieder A. und Kunze M.: Österreichischer Allergiebericht. In: Verein Altern mit Zukunft, Juni 2006.
[3] Breyer-Kohansal R., Breyer MK, Hartl S. and Burghuber OC: The Austrian LEAD (Lung hEart sociAL boDy) Study: Die Hintergründe der österreichischen longitudinalen Kohortenstudie [The Austrian LEAD (Lung hEart sociAL boDy) Study: Background of the Austrian Longitudinal Cohort Study]. Pneumologie. 2015 Aug;69(8):459-62. German. https://doi.org/10.1055/s-0034-1392516
[4] D’Amato G., Vitale C., De Martino A. et al.: Effects on asthma and respiratory allergy of Climate change and air pollution (2015). Multidiscip Respir Med 10, 39 (2015). https://doi.org/10.1186/s40248-015-0036-x
[5] Interessengemeinschaft Allergenvermeidung: Pollensaison 2024: Starker Pollenflug steht bevor (2024). Abgerufen am 26.1.2025.
[7] Interessensgemeinschaft Allergenvermeidung: Allergien bei Kindern und Jugendlichen. Abgerufen am 26.1.2025.
[8] Bergmann KC, Brehler R., Endler C., Höflich C., Kespohl S., Plaza M., Raulf M., Standl M., Thamm R., Traidl-Hoffmann C. and Werchan B.: Auswirkungen des Klimawandels auf allergische Erkrankungen in Deutschland. Journal of Health Monitoring. 2023 8(S4), Robert Koch-Institut, Berlin. https://doi.org/10.25646/11648
[9] Worm M., Jappe U., Kleine-Tebbe J., Schäfer C., Reese I., Saloga J., Treudler R., Zuberbier T., Waßmann A., Fuchs T., Dölle S., Raithel M., Ballmer-Weber B., Niggemann B. and Werfel T.: Food allergies resulting from immunological cross-reactivity with inhalant allergens: Guidelines from the German Society for Allergology and Clinical Immunology (DGAKI), the German Dermatology Society (DDG), the Association of German Allergologists (AeDA) and the Society for Pediatric Allergology and Environmental Medicine (GPA). Allergo J Int. 2014;23(1):1-16. https://doi.org/10.1007/s40629-014-0004-6
[10] Körner U. und Schareina A.: Nahrungsmittelallergien und -unverträglichkeiten. Diagnostik, Therapie und Beratung. Haug, Stuttgart. (2010).
[11] Öffentliches Gesundheitsportal Österreichs: Kreuzallergien auf Nahrungsmittel. Abgerufen am 26.1.2025.
[12] Interessengemeinschaft Allergenvermeidung und Österreichische Gesellschaft für Allergologie und Immunologie: Allergien bei Kindern und Jugendlichen (2008). Abgerufen am 26.1.2025.
[13] Öffentliches Gesundheitsportal Österreichs: Allergien bei Kindern. Abgerufen am 26.1.2025.
[14] Öffentliches Gesundheitsportal Österreichs: Notfall: Allergische Reaktion. Abgerufen am 26.1.2025.
[15] Food Allergy Research & Education: Toolkit for Food Allergies in the Classroom, How to avoid a food allergy reaction. Abgerufen am 26.1.2025.